Afecciones relacionadas con el VIH/SIDA
El VIH y el COVID-19
Puntos importantes
- Aunque cualquier persona puede contraer la COVID-19, es más probable que las personas con el VIH que también tienen una afección subyacente o comorbilidad se enfermen de gravedad.
- Las vacunas contra la COVID-19 reducen la probabilidad de enfermedad grave y son inocuas y eficaces para las personas con el VIH. Usted debe hablar con su proveedor de atención de salud para determinar si debe recibir la vacuna contra la COVID-19.
- Si tiene resultados positivos en la prueba de detección de COVID-19, comuníquese con su proveedor de atención de salud para hablar de las opciones de tratamiento. Ese tratamiento es más eficaz si se inicia en los cinco a siete días siguientes a la manifestación de los síntomas.
¿Qué necesita saber usted sobre la COVID-19 si tiene el VIH?
El VIH debilita el sistema inmunitario, lo cual aumenta la susceptibilidad del cuerpo a otras infecciones y enfermedades, conocidas como comorbilidades. Ciertas comorbilidades pueden hacer que las personas con el VIH se enfermen de gravedad si contraen la COVID-19, especialmente si tienen un caso avanzado o no tratado de la infección por el VIH. Entre los ejemplos de enfermedades y afecciones que pueden aumentar el número de casos graves de COVID-19 cabe citar los siguientes:
- Afecciones del corazón, como insuficiencia cardíaca o arteriopatía coronaria.
- Supresión inmunitaria causada por cáncer o por un trasplante de un órgano sólido.
- Trastornos de salud mental, como depresión.
- Sobrepeso u obesidad.
- Embarazo.
Además de esas enfermedades y afecciones, también es más probable que se presente un caso grave de COVID-19 cuando hay factores conductuales como:
- Falta de actividad física.
- Tabaquismo.
- Abuso de sustancias.
Véase una lista de afecciones médicas y de patrones de comportamiento que pueden aumentar la probabilidad de tener enfermedad grave en la publicación titulada People With Certain Medical Conditions and COVID-19 Risk Factors (disponible en inglés) de los Centros para el Control y la Prevención de Enfermedades (CDC por sus siglas en inglés).
Cuantas más comorbilidades tenga una persona, mayor será la probabilidad de enfermarse gravemente, ser hospitalizada, necesitar cuidados intensivos, requerir un ventilador para respirar o morir a causa de la COVID-19. Por lo tanto, es importante tomar medidas para prevenir la COVID-19.
¿Cómo se propaga la COVID-19 y qué puede hacer usted para protegerse si tiene el VIH?
El virus causante de la COVID-19, que es el coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2), se propaga cuando una persona con el SARS-CoV-2 exhala en la respiración gotitas o partículas que contienen el virus. Cuando estas partículas se inhalan o entran en contacto con otra persona, se puede propagar la COVID-19, aun si la persona no tiene síntomas de la enfermedad.
Todas las personas, incluso quienes tienen el VIH, deben seguir los protocolos generales de los Centros para el Control y la Prevención de Enfermedades (CDC) sobre la forma de protegerse y proteger a otros contra la COVID-19. Las personas con el VIH también pueden tomar las siguientes medidas para reducir la probabilidad de presentar un caso grave de COVID-19:
- Tomar los medicamentos contra el VIH exactamente de la forma recetada. Las personas con el VIH que no reciben el tratamiento correspondiente o que tienen un bajo recuento de linfocitos CD4 T tienen una mayor probabilidad de presentar un caso grave de COVID-19. El uso de los medicamentos contra el VIH como se han recetado le ayudará al sistema inmunitario a recuperarse y a producir células que puedan luchar contra infecciones como la COVID-19. Si tiene dificultad para seguir su régimen de tratamiento de la infección por el VIH, hable con su proveedor de atención de salud.
- Mantener un estilo de vida sano. Es posible prevenir o manejar algunas comorbilidades, como la obesidad o la diabetes, al mantener un estilo de vida sano. Manténgase sano al consumir alimentos saludables, hacer ejercicio constantemente, tomar los medicamentos de la forma recetada y evitar el tabaquismo y el consumo excesivo de bebidas alcohólicas.
- Hablar de la vacunación con un proveedor de atención de salud. En la actualidad, hay cuatro vacunas contra la COVID-19 aprobadas por la Administración de Alimentos y Medicamentos de los Estados Unidos (U.S. Food and Drug Administration, FDA). Aunque las personas vacunadas pueden contraer la COVID-19, es menos probable que presenten un caso grave, que deban ser hospitalizadas o que mueran por causa de COVID-19.
¿La vacuna contra la COVID-19 es inocua para las personas con el VIH?
Las vacunas contra la COVID-19 son inocuas para las personas con el VIH. Estas personas se incluyeron en ensayos clínicos sobre esa vacuna. Las vacunas contra la COVID-19 cumplen con las normas de inocuidad, eficacia y calidad establecidas por la FDA.
Los Centros para el Control y la Prevención de Enfermedades (CDC) sugieren que algunas personas con el VIH pueden beneficiarse de una vacuna contra la COVID-19 con orientación de un proveedor de atención de salud. Algunos adultos pueden beneficiarse de una dosis adicional según su edad o su estado de salud.
Aunque la protección dada por la vacuna contra la COVID-19 disminuye con el tiempo, las vacunas se actualizan con regularidad para mantener su eficacia. Las personas con el VIH que han recibido antes una vacuna contra la COVID-19 pueden beneficiarse al recibir la última de esas vacunas para mantenerse protegidas.
Según los CDC, no se ha comprobado que las vacunas contra la COVID-19 interactúen con los medicamentos empleados para prevenir o tratar la infección por el VIH. Eso significa que las personas con el VIH pueden recibir esas vacunas y que su régimen de tratamiento del VIH debe seguir obrando con eficacia y sin efectos secundarios graves.
¿Qué debe hacer usted si cree que podría tener la COVID-19?
Si tiene síntomas de COVID-19, debe tratar de evitar el contacto con otras personas y someterse a la prueba correspondiente sin demora. Una persona puede tener COVID-19, pero presentar pocos síntomas o no tener ninguno (ese estado se conoce como infección asintomática). La prueba es la única forma de saber si una persona tiene COVID-19.
La mayoría de los proveedores de atención de salud ofrecen pruebas de detección de la COVID-19. Usted también puede hacerse esas pruebas de las siguientes maneras:
- Con un estuche de prueba rápida para uso en casa, disponible en las farmacias y otros lugares.
- Con la solicitud de una cita en una farmacia o un centro médico.
- Con una prueba ofrecida en algunas farmacias sin que la persona tenga que bajarse del auto.
Visite el sitio web de los CDC (enlace en inglés) para obtener más información sobre la prueba hecha por usted mismo y el sitio web del departamento de salud de su estado o su localidad para obtener información sobre otros centros de prueba.
¿Cuál es el tratamiento para la COVID-19?
Hay medicamentos aprobados o autorizados por la FDA para el tratamiento de la COVID-19 para las personas con el VIH. Sin embargo, algunos de los productos aprobados pueden interactuar con ciertos medicamentos contra el VIH.
Si usted tiene el VIH y obtiene resultados positivos en la prueba de detección de la COVID-19, comuníquese con su proveedor de atención de salud para informarle qué medicamentos toma contra la infección por el VIH y hablar de las opciones de tratamiento. El tratamiento contra la COVID-19 es más eficaz si se inicia en los cinco a siete días siguientes al comienzo de los síntomas.
Después de iniciar el tratamiento contra la COVID-19, no suspenda sus medicamentos contra el VIH. Es importante seguir tomándolos de la forma recetada para impedir que el VIH debilite el sistema inmunitario y para reducir la probabilidad de presentar un caso grave de COVID-19.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
El VIH y la enfermedad del corazón
Puntos importantes
- La cardiopatía coronaria es el tipo más común de enfermedad del corazón y la causa principal de defunción en los Estados Unidos.
- La cardiopatía coronaria, una enfermedad del corazón específica, es causada por la acumulación de placa dentro de los vasos sanguíneos que transportan la sangre al corazón conocidas como arterias coronarias.
- Los factores de riesgo de enfermedad del corazón, (como hipertensión arterial o hábito de fumar), son los mismos para las personas con el VIH que para las personas seronegativas. Sin embargo, VIH y algunos medicamentos empleados para combatirla pueden aumentar el riesgo de enfermedad del corazón en las personas seropositivas.
- Los cambios en el estilo de vida, como el consumo de una alimentación saludable, la mayor actividad física y el abandono del hábito de usar tabacco, pueden ayudar a prevenir y a tratar la enfermedad del corazón. El tratamiento de esta última también puede incluir medicamentos y cirugía.
¿Qué es la enfermedad del corazón?
Hay muchas clases diferentes de enfermedad del corazón. La cardiopatía coronaria (también llamada arteriopatía coronaria) es la clase más común de esa enfermedad y es la principal causa de defunción en los Estados Unidos. En esta hoja informativa, la expresión “enfermedad del corazón” se refiere específicamente a la cardiopatía coronaria.
¿Cuáles son las causas de la enfermedad del corazón?
La enfermedad del corazón es causada por la acumulación de placa dentro de los vasos sanguíneos que transportan la sangre al corazón (llamados arterias coronarias). La placa es una sustancia cerosa constituida por grasa, colesterol, calcio y otras sustancias que se encuentran en la sangre.
Con el transcurso del tiempo, la acumulación de grasa en las arterias coronarias (llamada ateroesclerosis) reduce el flujo sanguíneo hacia el corazón, lo cual puede causar dolor en el pecho (llamado angina) o un ataque cardíaco.
¿Cuáles son los factores de riesgo de enfermedad del corazón?
Algunos de los factores de riesgo de enfermedad del corazón se pueden cambiar o controlar con modificaciones del estilo de vida o del régimen de medicamentos, pero otros no. Los factores de riesgo que se pueden controlar para prevenir o demorar la manifestación de la enfermedad del corazón incluyen los siguientes:
- Alta tensión arterial (también conocida como hipertensión arterial)
- Altas concentraciones de colesterol en la sangre
- Diabetes
- Consumo de una alimentación poco saludable, como esos con altos números de grasa saturada, grasas trans y colesterol
- Falta de actividad física
- Uso del tabaco (como hábito de fumar y masticar tabaco)
- Exceso de peso u obesidad
- Estrés
- Abuso del alcohol
Entre los factores de riesgo de enfermedad del corazón que no se pueden cambiar están los antecedentes familiares de enfermedad del corazón y la edad avanzada.
¿Las personas con el VIH están expuestas al riesgo de presentar enfermedad del corazón?
Las personas con el VIH y personas seronegativas corren los mismos factores de riesgo de enfermedad del corazón. Sin embargo, VIH y algunos medicamentos empleados para tratarla pueden aumentar el riesgo de esa enfermedad en las personas seropositivas.
Según las investigaciones publicadas en la Revista de la Fundación Estadounidense del Corazón (Journal of the American Heart Association), las personas con el VIH corren un mayor riesgo de tener enfermedad del corazón por varios factores como los siguientes:
- Casos crónicos de activación e inflamación inmunitarias. La infección por el VIH conduce a activación e inflamación inmunitarias continuas, lo cual puede afectar la salud del corazón.
- Dislipidemia causada por los medicamentos empleados para controlar la infección por el VIH. A veces, estos medicamentos pueden causar niveles anormales de lípidos (dislipidemia) que contribuyen a la acumulación de placa en los vasos sanguíneos.
- Mayor probabilidad de consumo de tabaco y de bebidas alcohólicas. Es más probable que las personas con el VIH fumen y consuman bebidas alcohólicas, lo cual contribuye al riesgo de enfermedad del corazón.
Además, la enfermedad del corazón, el tabaquismo y la insuficiencia cardíaca aumentan el riesgo de muerte súbita por paro cardíaco en personas con el VIH. Aunque puede haber mayores riesgos, es posible reducirlos al escoger un buen estilo de vida y al estar en comunicación con el proveedor de atención de salud.
¿Cuáles son los síntomas de enfermedad del corazón?
Algunas personas con enfermedad del corazón no tienen síntomas. Sin embargo, en algunos casos pueden tener dolor en el pecho, dificultad para respirar, fatiga o debilidad. Si tiene alguno de esos síntomas, comuníquese con su proveedor de atención de salud.
El dolor en el pecho que no desaparece o que ocurre mientras la persona descansa puede ser señal de un ataque cardíaco. Si cree que puede tener un ataque cardíaco, llame al 9-1-1 inmediatamente.
¿En qué consiste el tratamiento de la enfermedad del corazón?
El tratamiento de la enfermedad del corazón a veces incluye cambios del estilo de vida. Por ejemplo, las personas que padecen de esa enfermedad pueden cambiar sus hábitos de alimentación, hacer más ejercicio, adelgazar o dejar de fumar.
Además de cambio de estilos de vida, esta enfermedad se trata con medicamentos y cirugía.
Medicamentos
Los medicamentos empleados para tratar la enfermedad del corazón incluyen productos farmacéuticos para bajar la tensión arterial, reducir las concentraciones de colestero, manejo de azúcar en la sangre o prevenir o aliviar el dolor en el pecho. Para personas con VIH, se recomienda la terapia con estatinas a menudo para reducir el riesgo de enfermedad cardíaca, especialmente en personas de 40 años o más.
- Algunos de estas medicinas se usan para tratar o prevenir la enfermedad del corazón (incluyendo estatinas) pueden interactuar con los empleados para combatir la infección por el VIH. Por ejemplo, se sabe que varias estatinas tienen interacciones con medicamentos presentes en los medicamentos contra el VIH Genvoya y Stribild que no deberín usarse o que pueden provocar la necesidad de un ajuste de la dosis.
Los proveedores de atención de salud considerarán cuidadosamente las posibles interacciones de los medicamentos contra el VIH y cualquier otro producto farmacéutico que pueda tomar la persona.
Cirugía
La derivación aortocoronaria (también conocida como puente coronario o CABG, por sus siglas en inglés) es el tipo más común de cirugía empleado para tratar la enfermedad del corazón en adultos. Durante esa operación, se emplea una arteria o una vena sana del cuerpo para hacer circular la sangre alrededor de la parte bloqueada de una arteria coronaria.
En otra cirugía común, llamada angioplastia coronaria, se usa un pequeño globo para abrir los vasos sanguíneos que suplen de sangre al corazón. En algunos casos, se coloca un dispositivo en forma de malla (llamado stent) en el vaso sanguíneo después de retirar el globo para ayudar a mantenerlo abierto a fin de que fluya la sangre sin dificultad.
Visite la página web sobre Cirugías de corazón de MedlinePlus para obtener más información sobre los diferentes tipos de cirugía de esa clase.
¿Cómo pueden reducir las personas con el VIH el riesgo de enfermedad del corazón?
Las personas con el VIH pueden tomar las siguientes medidas para reducir el riesgo de enfermedad del corazón:
- Tomar los medicamentos contra el VIH a diario para mantener el virus bajo control.
- Consumir una alimentación saludable con muchas verduras, hortalizas, frutas y cereales integrales y un límite de grasa saturada, azúcar añadida y sal.
- Mantener la actividad física regularmente.
- Evitar o dejar de fumar.
- Cumplir con todas sus citas médicas, durante las consultas médicas, hable con el proveedor de atención de salud sobre su riesgo de enfermedad del corazón.
Para más información sobre cómo reducir su riesgo de enfermedad del corazón, visite la página de MedlinePlus titulada Cómo prevenir las enfermedades del corazón.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
La infección por el VIH y la hepatitis B
Puntos importantes
- Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC), aproximadamente 10% de las personas con el VIH en los Estados Unidos también tienen el VHB, una infección del hígado causa por el virus de la hepatitis B (VHB).
- El HBV se transmite por contacto con la sangre, el semen u otros fluidos corporales de una persona afectada. En Estados Unidos, el VHB se transmite principalmente por contacto sexual entre los adultos.
- Las personas con infección simultánea por el VIH y el VHB deben recibir tratamiento para ambas infecciones.
¿Qué es la hepatitis B?

La hepatitis B es una infección del hígado causada por el virus de la hepatitis B (VHB). Las siglas VHB pueden referirse al virus o a la infección que causa.
La infección por el VHB puede ser una enfermedad de corta duración (aguda) o de larga duración (crónica):
- La enfermedad aguda por el VHB ocurre en los 6 meses siguientes a la exposición de una persona a ese virus. En algunas personas, la fase aguda puede convertirse en fase crónica.
- La enfermedad crónica por el VHB es un padecimiento que dura toda la vida. Sin tratamiento, puede causar cáncer o lesión del hígado conducente a insuficiencia hepática.
La infección por el VHB es una infección contagiosa que puede propagarse de una persona a otra.
¿Cómo se propaga el VHB de una persona a otra?
El VHB se propaga por medio de contacto con sangre, el semen u otros líquidos corporales de una persona que tiene ese virus. Según la Organización Mundial de la Salud, el VHB se transmite con mayor frecuencia de madre a hijo durante el parto (lo que se conoce como transmisión perinatal). Entre los adultos en los Estados Unidos, el VHB se propaga principalmente por medio del contacto sexual.
El VHB también se puede propagar de una persona a otra de la manera siguiente:
- Al compartir agujas u otro equipo (otros accesorios) de inyección de drogas con alguien que tenga el VHB
- Al compartir cuchillas de afeitar, cepillos de dientes u otros artículos de uso personal con alguien que tenga el VHB
- Por contacto con la sangre o las heridas abiertas de una persona con infección por el VHB
- Por un pinchazo accidental con una aguja o por una herida accidental con un objeto cortante que está contaminado con el VHB
- De una madre con el VHB a su hijo durante el parto
¿Qué conexión existe entre el VIH y el VHB?
Tanto el VIH como el VHB se propagan por medio del semen, de la sangre o de otros líquidos corporales. Por esta razón, los principales factores de riesgo de infección por el VIH y el VHB son los mismos: relaciones sexuales sin condón y compartir el uso de drogas inyectables.
Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC, en inglés), aproximadamente 10% de las personas con el VIH en los Estados Unidos también tienen el VHB. La infección por ambos virus se llama infección simultánea (o coinfección) por el VIH y el VHB.
La fase crónica de la infección por el VHB avanza rápidamente a cirrosis (cicatrización del hígado), enfermedad del hígado en etapa terminal y cáncer del hígado con más rapidez en las personas con la infección simultánea por el VIH y el VHB que en quienes tienen solo el VHB. Sin embargo, la enfermedad crónica por el VHB no parece hacer que el VIH evolucione más rápidamente en las personas con infección simultánea por ambos virus.
¿Se puede prevenir la infección por el VHB?
Sí. La mejor forma de prevenir la infección por el VHB es con la aplicación de la vacuna contra la hepatitis B, cual se estima que reduce el riesgo de VHB de 80% a 100%.
Los CDC recomiendan que las personas con el VIH y las expuestas a riesgo de contraer esa infección reciban la vacuna contra el VHB (o la vacuna combinada contra el virus de la hepatitis A y el VHB). Los compañeros de vivienda y las parejas sexuales de las personas con el VHB también deben recibir la vacuna contra ese virus.
Además, todas las personas, incluso quienes tienen el VIH, también pueden tomar las siguientes medidas para reducir el riesgo de infección por el VHB:
- Usar condones durante las relaciones sexuales para reducir el riesgo de infección por el VHB y de otras infecciones de transmisión sexual como la gonorrea y la sífilis.
- No inyectarse drogas. Si lo hacen, no deben compartir agujas, jeringas ni ningún otro equipo de inyección de drogas.
- No compartir cepillos de dientes, cuchillas ni otros artículos de uso personal que puedan entrar en contacto con la sangre de otra persona.
- Si se hacen un tatuaje o una perforación en alguna parte del cuerpo, asegurarse que los instrumentos empleados estén esterilizados.
¿Las personas con el VIH deben hacerse la prueba de detección del VHB?
Los CDC recomiendan que todas las personas con el VIH se hagan la prueba de detección del VHB. Esa prueba puede detectar la infección por el VHB aun cuando una persona no tenga síntomas de la enfermedad.
Hay varias pruebas de sangre para la detección del VHB. Los resultados de diferentes pruebas tienen distintos significados. Por ejemplo, un resultado positivo en la prueba de detección del antígeno de superficie del virus de la hepatitis B (HBsAg) muestra que una persona tiene la infección aguda o crónica por el VHB y puede propagar el virus a otras.
Para obtener más información sobre las pruebas del VHB, visite la página web de los CDC Pruebas para la hepatitis B (disponible en inglés).
¿Cuáles son los síntomas de la infección por el VHB?
Entre las personas con la infección aguda por el VHB, algunas no tienen síntomas. Sin embargo, algunas pueden tener señales de esa infección poco después de contraerla. Los síntomas de infección aguda por el VHB pueden incluir los siguientes:
- Pérdida del apetito
- Cansancio
- Náuseas
- Vómito
- Fiebre
- Dolor abdominal
- Orina de color oscuro
- Heces de color de arcilla
- Dolor de las articulaciones
- Ictericia (amarillamiento de la piel o la parte blanca de los ojos)
La mayoría de personas con la infección crónica por el VHB no tiene síntomas y pueden vivir sin síntomas por muchos años. Los resultados anormales de las pruebas de la función hepática pueden ser la primera señal de infección crónica por el VHB.
¿Cuál es el tratamiento de la infección por el VHB?
En general, la infección por el VHB se trata con medicamentos antivirales, que obran para limitar el daño al hígado.
Las personas con infección simultánea por el VIH/VHB deben recibir tratamiento para ambas enfermedades. Algunos medicamentos contra el VIH (como alafenamida de tenofovir) surten efecto contra ambos virus.
La selección de medicamentos para tratar la infección simultánea por el VIH y el VHB depende de la persona. Por ejemplo, algunas personas pueden tomar medicamentos contra el VIH que también surten efecto para tratar el VHB. Otras personas pueden tomar medicamentos contra el VIH y un antiviral contra el VHB. Si usted tiene la infección simultánea por ambos virus, comuníquese con su proveedor de atención de salud para saber cuáles son los mejores medicamentos para usted.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
La infección por el VIH y la hepatitis C
Puntos importantes
- 21% de las personas con el VIH en los Estados Unidos también tienen hepatitis C una infección del hígado causada por el virus de la hepatitis C (VHC).
- La infección por el VHC se propaga principalmente por medio del contacto con la sangre de una persona que tiene ese virus. En los Estados Unidos, el VHC se propaga principalmente al compartir agujas u otro equipo para inyección de drogas con alguien que tiene el virus.
- Las personas con infección simultánea por el VIH y el VHC pueden recibir tratamiento para ambas infecciones. Los proveedores de atención de salud recetan medicamentos contra el VIH y el VHC cuidadosamente para evitar interacción de un medicamento con otro y observan de cerca a las personas que toman medicamentos para determinar si hay algún efecto secundario.
¿Qué es la hepatitis C?
La infección por el VHC puede ser una enfermedad aguda (de corta duración) o crónica (de larga duración):
- La enfermedad aguda por el VHC ocurre en los 6 meses siguientes a la exposición de una persona a ese virus. En la mayoría de las personas, la fase aguda se convierte en fase crónica.
- La enfermedad crónica por el VHC puede durar toda la vida. Sin tratamiento, puede causar cáncer o lesión grave del hígado conducente a insuficiencia hepática.
La infección por el VHC es una infección contagiosa que puede ser transmitida de una persona a otra
¿Cómo se transmite el VHC de una persona a otra?
El VHC se transmite principalmente por medio del contacto con la sangre de una persona que tiene ese virus. En los Estados Unidos, el VHC se transmite principalmente al compartir agujas u otro equipo de inyección de drogas con alguien que tiene el VHC. El VHC también se puede propagar a través del contacto sexual. A pesar de que la transmisión a través del contacto sexual es baja, la probabilidad aumenta en las personas con el VIH.
¿Qué conexión existe entre el VIH y el VHC?

Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC), aproximadamente 21% de las personas con el VIH en los Estados Unidos también tienen el VHC. La infección por ambos virus se llama infección simultánea (o coinfección) por el VIH y el VHC.
Puesto que tanto el VIH como el VHC se pueden propagar por medio de la sangre, uno de los principales factores de riesgo de infección por ambos virus es el uso de drogas inyectables. Por eso, compartir agujas u otro equipo de inyección de drogas aumenta el riesgo de contacto con sangre infectada por el VIH o el VHC.
En las personas con infección simultánea por el VIH y el VHC, el VIH puede hacer que la infección crónica por el VHC progrese más rápido. No está claro si el VHC tiene un efecto igual en la infección por el VIH.
¿Se puede prevenir la infección por el VHC?
La mejor forma de protección contra el VHC es evitando inyectarse drogas. Si se las inyecta, use siempre agujas nuevas esterilizadas y no reutilice ni comparta agujas, jeringas ni ningún otro equipo de inyección.
Todas las personas, incluso las VIH-positivas, pueden tomar medidas para reducir su riesgo de infección por el VHC:
- No compartir cepillos de dientes, cuchillas ni otros artículos de uso personal que puedan entrar en contacto con la sangre de otra persona.
- Si se hacen un tatuaje o una perforación en alguna parte del cuerpo, asegurarse que los instrumentos empleados estén esterilizados.
- Usar condones durante las relaciones sexuales. El riesgo de infección por el VHC por medio del contacto sexual es poco, pero aumenta en personas con el VIH. Los condones también reducen el riesgo de transmisión del VIH y de otras infecciones de transmisión sexual como la gonorrea y la sífilis.
¿Las personas con el VIH deben hacerse la prueba de detección del VHC?
Todas las personas que tienen el VIH deben hacerse la prueba de detección del VHC. Se recomienda realizar pruebas con mayor frecuencia a las personas con mayor probabilidad de contraer la infección por VHC, como quienes consumen drogas inyectables de forma habitual. Las mujeres embarazadas también deben hacerse la prueba del VHC durante cada embarazo.
Por lo general, una persona con VIH que escoge hacerse la prueba del VHC, se hará primero una prueba de anticuerpos contra el VHC, en la cual se determina la presencia de ese virus en la sangre. Los anticuerpos contra el VHC son proteínas que combaten la enfermedad y que el cuerpo produce en respuesta a la infección causada por el virus.
Un resultado positivo en una prueba de anticuerpos contra el VHC significa que la persona ha estado expuesta a ese virus en algún momento de su vida. Sin embargo, ese resultado positivo no significa necesariamente que la persona tenga la infección por el VHC.
Por esa razón, un resultado positivo en una prueba de anticuerpos contra el VHC debe confirmarse con una segunda prueba, conocida como la prueba de ARN de VHC. Un resultado positivo en esta prueba de seguimiento confirma que el virus esta presente en la sangre, lo que significa que la persona actualmente tiene VHC.
¿Cuáles son los síntomas de la infección por el VHC?
La mayoría de las personas con la infección aguda por el VHC no tienen síntomas. Sin embargo, algunas pueden tener señales de esa infección poco después de contraerla. Los síntomas de infección aguda por el VHC pueden incluir los siguientes:
- Fiebre
- Cansancio
- Pérdida del apetito
- Náuseas
- Vómito
- Dolor abdominal
- Orina de color oscuro
- Heces de color arcilla
- Dolor de las articulaciones
- Ictericia (amarillamiento de la piel o la parte blanca de los ojos)
Como la VHC aguda, la mayoría de las personas con la infección crónica por el VHC no tienen ningún síntoma. A menudo, la infección crónica por ese virus se descubre por medio de los resultados de las pruebas de la función hepática realizadas como parte de la atención regular.
¿Cuál es el tratamiento para la infección por el VHC?
El VHC se trata con medicamentos antivirales de acción directa. Según los CDC, los medicamentos modernos contra el VHC curan a más del 95 % de las personas en 12 semanas.
Las personas con infección simultánea por el VIH y el VHC pueden recibir tratamiento para ambas enfermedades. Sin embargo, la fecha de iniciación de cada tratamiento y los medicamentos que se deben tomar dependen de la persona. Por ejemplo, algunos medicamentos contra el VIH y el VHC no se pueden usar juntos sin riesgo. Los proveedores de atención de salud recetan medicamentos contra el VIH y el VHC cuidadosamente para evitar interacción de un medicamento con otro y observan de cerca a las personas que toman medicamentos para determinar si hay algún efecto secundario por las interacciones medicamentosas.
Si usted tiene la infección simultánea por ambos virus, comuníquese con su proveedor de atención de salud para saber cuáles son los mejores medicamentos para usted.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
El VIH y Virus del Papiloma Humano
Puntos importantes
- Las personas con el VIH tienen más probabilidades de contraer la infección por el virus del papiloma humano (VPH), una infección común de transmisión sexual que puede causar verrugas y varias clases de cáncer.
- Las personas con el VIH se deben vacunar contra el VPH y hacerse regularmente pruebas de detección del cáncer anal y del cáncer del cuello uterino.
¿Qué es el virus del papiloma humano?
El virus del papiloma humano (VPH) es un virus común que se propaga por medio de contacto íntimo de la piel de una persona con la piel de otra. Hay muchos tipos de VPH que se pueden dividir en dos categorías principales:
- VPH de bajo riesgo, que puede causar cáncer oral y anal y verrugas genitales.
- VPH de alto riesgo, que puede causar diferentes clases de precáncer (células anormales que podrían causar cáncer) y cáncer, como cáncer del cuello uterino, de la vagina, de la vulva, del pene, del ano y de la orofaringe (la parte posterior de la garganta).
Las personas con el VIH tienen más probabilidad de contraer infección por ambas clases de VPH.
¿Cómo se propaga el VPH de una persona a otra?
La infección por el VPH se considera una infección de transmisión sexual. Una persona puede contraerla al tener relaciones sexuales por vía vaginal, anal u oral con alguien que tiene el virus, aun si no presenta ninguna señal ni ningún síntoma. Una persona puede ser portadora del VPH por años sin experimentar síntomas. Para más información sobre las infecciones de transmisión sexual, véase la hoja informativa publicada por HIVinfo titulada El VIH y las enfermedades de transmisión sexual (ETS).
¿Cuál es la conexión entre el VIH y el VPH?
Tanto el VIH como el VPH se pueden propagar por medio de la actividad sexual. Los patrones de conducta que exponen a la gente a un mayor riesgo de contraer la infección por el VIH también aumentan el riesgo de contraer la infección por el VPH y otras infecciones de transmisión sexual. Esos patrones de conducta incluyen los siguientes:
- Tener relaciones sexuales sin condón.
- Tener relaciones sexuales con muchas parejas, especialmente con parejas anónimas.
- Tener relaciones sexuales cuando se consumen drogas o bebidas alcohólicas.
Puesto que el VIH ataca las células CD4 (los linfocitos CD4 T) del sistema inmunitario que combaten la infección, es más difícil que el cuerpo luche contra infecciones y enfermedades. La infección por el VPH es una infección oportunista, lo que significa que es más probable que las personas con el VIH contraigan la infección por el VPH. En comparación con las personas seronegativas, las personas con el VIH pueden tener verrugas en mayor número o de mayor tamaño y diversos tipos de cáncer y de precáncer relacionados con el VPH.
Para más información sobre las infecciones oportunistas, véase la hoja informativa publicada por HIVinfo titulada ¿Qué es una infección oportunista?
¿Cómo puede usted reducir el riesgo de contraer la infección por el VPH?
Hágase vacunar
La vacuna contra el VPH puede conferir protección contra muchos tipos del VPH causantes de enfermedades. Al recibir la vacuna contra el VPH se puede reducir el riesgo de tener verrugas genitales y casos de precáncer y de cáncer.
Los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan que las personas con el VIH pueden recibir la vacuna contra el VPH a partir de los 9 años de edad. Esas personas suelen recibir 3 dosis de la vacuna en un período de 6 meses. La vacuna contra el VPH es más eficaz cuando se administra antes de que la persona tenga actividad sexual o antes de que esté expuesta al virus.
Para obtener más detalles sobre otras inmunizaciones, véase la hoja informativa publicada por HIVinfo titulada El VIH y las inmunizaciones.
Protéjase durante las relaciones sexuales
Si usted tiene actividad sexual, puede reducir el riesgo de contraer la infección por el VPH al disminuir el número de parejas sexuales y evitar tener relaciones íntimas con personas que han tenido muchas parejas sexuales. El uso correcto de condones cada vez que tenga actividad sexual también puede reducir el riesgo de contraer la infección por el VPH y otras infecciones de transmisión sexual. Visite el sitio web de los Centros para el Control y la Prevención de Enfermedades (CDC) para aprender sobre el uso correcto de condones.
¿Cómo se pueden prevenir los problemas de salud relacionados con el VPH?
La detección del cáncer en una etapa preliminar cuando es más curable puede significar que el tratamiento será más eficaz. Por lo tanto, los Institutos Nacionales de Salud (NIH, por sus siglas en inglés) recomiendan que las personas con el VIH (aun quienes han sido vacunadas) se sometan regularmente a exámenes de detección del cáncer anal y del cáncer del cuello uterino.
Examen de detección del cáncer anal
A todos los adultos con el VIH se les debe evaluar anualmente para determinar si tienen anomalías del ano (como dolor, quemazón o masas) y hacer un examen anorrectal digital (DARE, por sus siglas en inglés). Durante un DARE, el proveedor de atención de salud examinará la parte externa del ano y, después de ponerse guantes, introducirá al recto un dedo lubricado para ver si descubre algo anormal. Si sucede esto último, se recolectan células anales y se estudian para ver si presentan señales de precáncer o de cáncer.
La edad en la cual se debe iniciar el examen de detección del cáncer anal depende del riesgo individual. La mayoría de las personas con el VIH deben comenzar a hacerse ese examen a los 45 años. Otras personas, como los hombres que tienen relaciones sexuales con hombres, están expuestos a un mayor riesgo de cáncer anal y deben empezar a hacerse el examen de detección correspondiente a los 35 años de edad.
Examen de detección del cáncer del cuello uterino
Una vez que se le diagnostica la infección por el VIH a una persona mayor de 21 años, debe hacerse un examen anual de detección del cáncer del cuello uterino, que puede incluir una prueba de detección del VPH para determinar el tipo de VPH causante y un frotis de Papanicolaou para recolectar células del cuello uterino y examinarlas para ver si muestran señales de precáncer o de cáncer. Si se descubren señales de precáncer o de cáncer o si la persona tiene el VPH de alto riesgo, es probable que el proveedor de atención de salud tenga que hacerle más análisis, como una colposcopia para examinar el cuello uterino, la vagina y la vulva con más detenimiento.
Algunos factores como la edad y la disponibilidad de análisis pueden afectar la clase de pruebas empleadas.
¿Cuál es el tratamiento para la infección por el VPH?
No hay un tratamiento específico para la infección por el VPH, pero se pueden tratar las verrugas, las lesiones precancerosas y el cáncer relacionados con el VPH.
Las verrugas genitales u orales se pueden tratar con ungüentos o geles en la casa o con cirugía o crioterapia (congelación) en un centro médico, según el lugar, el tamaño y el número.
Las lesiones precancerosas se pueden extirpar, tratar con rayos láser o congelar antes de que se conviertan en cáncer.
El tratamiento del cáncer puede consistir en cirugía, quimioterapia o radiación.
Las personas con el VIH reciben tratamiento para combatir las verrugas, las lesiones precancerosas y el cáncer de una manera similar a quienes no tienen ese virus.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
El VIH y la enfermedad renal
Puntos importantes
- Los riñones, dos órganos del tamaño de un puño, situados inmediatamente debajo de la caja torácica a ambos lados de la columna vertebral, filtran los desechos y el exceso de agua de la sangre.
- Las lesiones y las enfermedades, incluso la hipertensión arterial, la diabetes y la infección por el VIH, pueden causarles daños y evolucionar a enfermedad renal. El riesgo de esta última enfermedad aumenta cuando la infección por el VIH está mal controlada, en particular cuando ocurre simultáneamente con la infección por el virus de la hepatitis C (VHC).
- Algunos medicamentos contra el VIH pueden afectar los riñones. Los proveedores de atención de salud consideran cuidadosamente el riesgo de lesiones renales al recomendar medicamentos específicos para incluirlos en un régimen de tratamiento de la infección por el VIH.
- La enfermedad renal puede evolucionar a insuficiencia renal, que se trata con diálisis y trasplante de riñón en personas con el VIH y en personas seronegativas.
¿Qué son los riñones y cómo funcionan?
Los riñones son dos órganos del tamaño de un puño. Están situados debajo de la caja torácica a ambos lados de la columna vertebral.
La principal función de los riñones es filtrar los desechos nocivos y el agua extra de la sangre. Los desechos y el agua se convierten en orina, que es eliminada del cuerpo. Los riñones también producen hormonas que ayudan a controlar la tensión arterial, producir glóbulos rojos y fortalecer los huesos.
La función renal disminuye con el envejecimiento. Cualquier lesión o enfermedad, incluida la infección por el VIH, también daña los riñones y puede causar enfermedad renal. El daño de los riñones puede causar enfermedad renal que, a su vez, puede evolucionar a insuficiencia renal conocida como nefropatía terminal o enfermedad terminal de los riñones.
¿Cuáles son las causas de la enfermedad renal?
La diabetes y la hipertensión arterial son las principales causas de enfermedad renal. Otros factores que aumentan el riesgo de esta enfermedad son la enfermedad del corazón y los antecedentes familiares de insuficiencia renal.
El riesgo de enfermedad renal que tiene una persona aumenta con la edad. Además, cuanto más tiempo haya tenido diabetes, hipertensión arterial o enfermedad del corazón, mayor será su riesgo de enfermedad renal.
El riesgo de una insuficiencia renal es especialmente alto entre los afros estadounidenses, hispanos e indígenas estadounidenses, en parte porque estas comunidades tienen altas tasas de diabetes y presión arterial alta.
¿Las personas con el VIH están expuestas al riesgo de presentar enfermedad renal?
Además de los factores de riesgo previamente citados, las personas con infección por el VIH mal controlada y con infección simultánea por el VIH y el virus de la hepatitis C (VHC) tienen un mayor riesgo de enfermedad renal.
El tratamiento antirretroviral (TAR) se refiere al uso de medicamentos empleados para tratar la infección por el VIH, que a menudo son una combinación llamada régimen de tratamiento de la infección por el VIH, que se administra a diario (en pastillas) o en una cita previa (inyecciones). Se recomienda administrar medicamentos contra el VIH a toda persona seropositiva; sin embargo, algunos de esos productos pueden afectar los riñones.
Los proveedores de atención médica consideran cuidadosamente el riesgo de una lesión renal cuando recomiendan medicamentos específicos contra el VIH para incluir en un régimen de tratamiento de la infección por el VIH. Si una persona con el VIH muestra signos de enfermedad renal, el proveedor de atención médica podría ajustar la dosis de los medicamentos contra el VIH o cambiar qué medicamentos para el VIH están incluidos en su régimen de tratamiento.
¿Cuáles son los síntomas de enfermedad renal?
La enfermedad renal puede evolucionar muy despacio, y al empeorar lentamente, pasa a clasificarse como crónica.
Un daño repentino de los riñones, a menudo causado por una enfermedad o lesión, se llama lesión renal aguda.
Los síntomas de empeoramiento de la enfermedad renal pueden incluir:
- Inflamación (edema) de las piernas, los pies o los tobillos.
- Necesidad de orinar con mayor o menor frecuencia.
- Cansancio o dificultad para dormir.
- Náuseas y vómito.
- Picazón o insensibilidad.
Se emplean exámenes de sangre y de orina para detectar la enfermedad renal y es preciso dar prioridad a esos análisis en personas con la infección por el VIH.
¿En qué consiste el tratamiento de la enfermedad renal?
Las personas con enfermedad renal pueden tomar medidas para evitar que los riñones sufran más daño. Por ejemplo, muchas de ellas toman medicamentos para controlar la tensión arterial. También pueden reducir la cantidad de ciertos nutrientes (como sal y proteína) en la alimentación para ayudar a manejar la enfermedad renal.
Algunas personas viven con enfermedad renal durante muchos años; en otras, la enfermedad renal progresa a insuficiencia renal. Los tratamientos de la insuficiencia renal son diálisis y un trasplante de riñón. Ambos reemplazan la función de los riñones no funcionales.
- La diálisis: Hay dos tipos importantes de diálisis. Con la hemodiálisis, una máquina filtra los desechos nocivos y el exceso de agua de la sangre. Con la diálisis peritoneal, el revestimiento (forro) del abdomen sirve como filtro con el uso de un catéter.
- Un trasplante: Un trasplante de riñón es una cirugía para reemplazar un riñón que funciona mal con uno sano proveniente de un donante. El riñón donado puede provenir de una persona que acaba de fallecer o de una persona viva.
Ambos métodos se emplean para tratar la insuficiencia renal en personas con el VIH.
¿Cómo pueden las personas con el VIH reducir el riesgo de enfermedad de los riñones?
Las personas con el VIH pueden tomar las siguientes medidas para reducir el riesgo de enfermedad de los riñones:
- Tome los medicamentos contra el VIH como se le han recetado para mantener el VIH bajo control.
- Consuma una alimentación saludable que incluya frutas frescas, verduras frescas o congeladas, cereales integrales y productos desgrasados o con poco contenido de grasa. Reduzca el consumo de alimentos con alto contenido de sal y azúcar.
- Manténgase físicamente activo al menos por 30 minutos casi todos los días.
- Acuda a todas las citas médicas, incluso para los análisis de sangre y orina en los que se le puede examinar la función renal.
- Durante las visitas médicas, hable con un proveedor de atención médica sobre el riesgo de enfermedad renal y si cree que está experimentando signos de enfermedad renal.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
El VIH y las infecciones de transmisión sexual (ITS)
Puntos importantes
- Las infecciones de transmisión sexual (ITS), también conocidas como enfermedades de transmisión sexual (ETS), son infecciones que se propagan de una persona a otra por medio de la actividad sexual, incluso por relaciones sexuales por vía anal, vaginal u oral.
- La infección por el VIH es una IST que puede evolucionar a una enfermedad llamada síndrome de inmunodeficiencia adquirida (SIDA) cuando no se trata.
- Las ITS pueden aumentar el riesgo de transmisión del VIH a otras personas, a menudo por causa de úlceras o de pequeñas heridas en la piel que pueden causar exposición al virus.
- Las prácticas sexuales seguras, como el uso correcto de condones en cada relación sexual, puede ayudar a prevenir las ITS.
¿Qué es una ITS?
Una ITS es una infección de transmisión sexual. Estas son infecciones que se propagan de una persona a otra por medio de la actividad sexual, ya sea por vía anal, vaginal u oral. Son causadas por bacterias, parásitos y virus.
Las ITS se conocían antes como enfermedades de transmisión sexual. Sin embargo, la denominación de ITS es más apropiada porque es posible que una persona con una infección no tenga síntomas, pero que necesite tratamiento. Cuando no se trata, una ITS se puede convertir en una enfermedad.
La infección por el VIH es una de muchas ITS, pero puede evolucionar a una enfermedad llamada SIDA cuando no se trata con medicamentos para combatir ese virus. Otros ejemplos de enfermedades de transmisión sexual son clamidia, gonorrea, infección por el virus del papiloma humano (VPH) y sífilis.
¿Cuál es la conexión entre el VIH y otras ETS?
Los mismos patrones de comportamiento que aumentan la posibilidad de contraer la infección por el VIH también pueden aumentar la posibilidad de contraer otras ITS. Estos patrones de comportamiento incluyen los siguientes:
- Relaciones sexuales sin condón.
- Relaciones sexuales con muchas parejas, especialmente parejas anónimas.
- Relaciones sexuales mientras se usan drogas o bebidas alcohólicas, lo cual afecta el buen juicio de una persona en relación con las prácticas sexuales seguras.
Cuando una persona tiene una ITS, puede contraer o transmitir el VIH con más facilidad. Por ejemplo, una ITS, como la ocasionada por el virus del herpes simple, puede causar una úlcera o una herida en la piel, con lo cual se facilita la entrada del VIH al cuerpo. Al tener el VIH y otras ITS, puede aumentar el riesgo de transmisión del VIH.
¿Cómo puede una persona reducir las posibilidades de contraer una ITS?
La abstinencia sexual (es decir, no tener nunca relaciones sexuales por vía vaginal, anal ni oral) es la única forma de eliminar las posibilidades de contraer una ITS. Sin embargo, las medidas siguientes pueden ayudar a reducir la probabilidad de contraer una ITS, incluso una infección por el VIH.
Opte por prácticas sexuales seguras
- Use condones correctamente cada vez que tenga relaciones sexuales.
- Limite el número de parejas sexuales.
- No tome bebidas alcohólicas ni use drogas antes de tener relaciones sexuales ni durante las mismas.
- Tenga relaciones sexuales solamente con personas que se hagan pruebas de detección regularmente.
Vacúnese
- Hay vacunas disponibles contra ciertas ITS, como las causadas por el virus del papiloma humano (VPH) y el virus de la hepatitis B. También hay vacunas disponibles contra otras infecciones que podrían propagarse durante el contacto físico íntimo como la viruela del mono (conocida como viruela símica o mpox). Hable con un proveedor de atención de salud para obtener más información sobre las vacunas contra las ITS.
Hazte pruebas con regularidad
- Aunque las pruebas no previenen las ITS, para las personas que tienen relaciones sexuales con más de una pareja de forma regular, hacerse pruebas con frecuencia es la mejor manera de identificar y tratar las ITS antes de que evolucionen a una condición más grave.
Las personas sin el VIH pueden tomar otras medidas para prevenir la infección por ese virus. La profilaxis preexposición (PrEP) es una opción para prevenir la infección por el VIH que pueden escoger las personas seronegativas que tienen una mayor probabilidad de infección por ese virus. La PrEP implica tomar un medicamento específico contra el VIH en un horario de dosificación regular con el fin de reducir la probabilidad de contraer esa infección por medio de las relaciones sexuales o del uso de drogas inyectables. Para más información, lea la hoja informativa de HIVinfo titulada Profilaxis preexposición (PrEP).
Las personas sin el VIH también pueden procurar la profilaxis posexposición (PEP) poco después de una posible exposición al VIH para prevenir la infección. Para más información lea la hoja informativa de HIVinfo titulada Profilaxis posexposición (PEP).
¿Cómo puede una persona con el VIH prevenir la transmisión de ese virus a otras personas?
Tome los medicamentos contra el VIH de la manera en que se le han recetado. El tratamiento con esos productos (tratamiento antirretroviral o TAR) ayuda a las personas con el VIH a tener una vida más larga y sana. Una de las metas del TAR es reducir la carga viral de una persona a un nivel indetectable. Las personas con el VIH que mantienen una carga viral indetectable no tienen ningún riesgo de transmitir el virus por medio de las relaciones sexuales con una pareja seronegativa.
Si la carga viral de una persona no es indetectable—o no se mantiene indetectable—el uso de condones y las relaciones sexuales seguras pueden ayudar a otras personas a protegerse contra el VIH. Además, las personas seronegativas pueden tomar medicamentos para no contraer el virus.
¿Cuáles son los síntomas de las ITS?
Los síntomas de las ITS pueden variar según la infección de que se trate, y no todas las personas experimentarán los mismos síntomas. Entre los ejemplos de posibles síntomas de ITS cabe citar micción (acción de orinar) dolorosa o frecuente, secreción rara de la vagina o del pene o fiebre.
Las ETS no siempre causan síntomas. Aun si una persona no presenta síntomas de ITS, es posible transmitirlas a otras personas. Por ejemplo, aunque algunas personas no tengan síntomas de infección por el VIH, pueden transmitir el virus a otras, más o menos un mes después de contraer esa infección.
Las personas (y las parejas) que podrían beneficiarse de la prevención de las ITS deberán hablar con un proveedor de atención de salud sobre el examen de detección correspondiente. Para más información sobre las ITS llame a CDC INFO al 1-800-232-4636. Para encontrar los sitios de realización de pruebas cercanos a usted, visite la página web Hágase la Prueba de los CDC.
¿Cuál es el tratamiento para las ITS?
Las ITS causadas por bacterias o parásitos se pueden curar con medicinas. Las causadas por virus no tienen cura, pero el tratamiento puede aliviar o eliminar los síntomas y ayudar a controlarlas.
El tratamiento de las ITS virales también reduce la probabilidad de transmitir a una pareja. Por ejemplo, aunque no existe una cura para el VIH, los medicamentos contra el VIH pueden evitar que la infección avance al SIDA y eliminar casi por completo las posibilidades de transmisión de ese virus cuando se toman de la forma recetada.
Las ITS sin tratar pueden ocasionar complicaciones graves. Por ejemplo, la gonorrea no tratada en mujeres puede causar enfermedad inflamatoria de la pelvis, lque puede causar infertilidad. Sin tratamiento, el VIH puede destruir gradualmente el sistema inmunitario y convertirse en SIDA.
Puesto que algunas ITS pueden ocurrir sin que nadie las note, antes de que se conviertan en una afección más grave, es importante que las personas sexualmente activas se hagan exámenes de detección.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
El VIH y la tuberculosis (TB)
Puntos importantes
- La tuberculosis (TB) es una enfermedad causada por una bacteria llamada Mycobacterium tuberculosis que se propaga de una persona a otra a través del aire.
- Puesto que el VIH debilita el sistema inmunitario, las personas con ese virus tienen una mayor probabilidad de contraer tuberculosis en comparación con las que no lo tienen.
- Por lo general la TB afecta los pulmones, pero la bacteria que causa la TB puede atacar cualquier parte del cuerpo, incluso los riñones, la columna o el cerebro. Si no se trata, la enfermedad tuberculosa puede causar la muerte.
- Las personas que tienen tanto el VIH como la TB deben recibir tratamiento para ambas enfermedades; sin embargo, la fecha de iniciación del tratamiento y la clase de medicamentos que se deben tomar dependen de las circunstancias particulares de cada persona.
¿Qué es la tuberculosis?
La tuberculosis (TB) es una enfermedad causada por la bacteria Mycobacterium tuberculosis. Esta bacteria se puede propagar de una persona a otra a través de gotitas lanzadas al aire cuando una persona con un caso activo de tuberculosis tose, estornuda, canta o habla.
Una vez en el cuerpo, la bacteria causante de la TB puede ser activa o inactiva. Cuando es inactiva, el caso se conoce como infección tuberculosa latente. Las personas con infección tuberculosa latente no son contagiosas y es posible que no tengan síntomas, pero la infección puede llegar a ser activa.
Cuando la bacteria causante de la TB es activa produce lo que se llama enfermedad tuberculosa. Las personas con enfermedad tuberculosa son contagiosas y pueden tener síntomas. Si no se trata, la enfermedad tuberculosa puede causar una dolencia grave y ser mortal. La siguiente imagen muestra la diferencia entre la infección tuberculosa latente y la enfermedad tuberculosa.
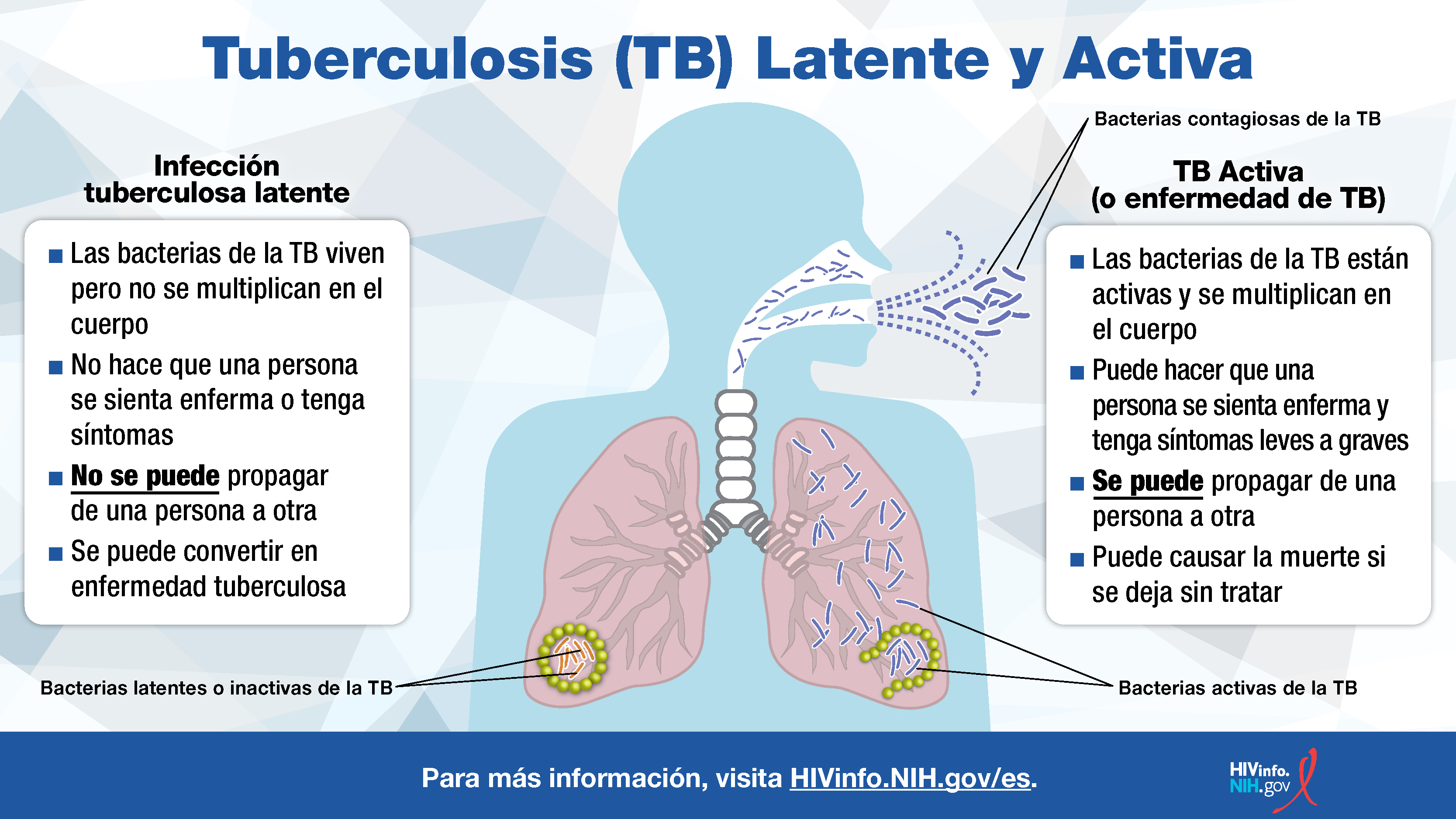
¿Cuál es la conexión entre el VIH y la TB?
La TB es una infección oportunista (IO). Las IO son infecciones que se presentan con más frecuencia o son más graves en las personas con inmunodeficiencia que entre las personas con un sistema inmunitario sano. El VIH debilita el sistema inmunitario, lo que incrementa el riesgo de TB entre las personas con el VIH.
La infección por el VIH y la bacteria causante de la tuberculosis se llama infección simultánea por el VIH y TB. En personas con esta infección simultánea, es más probable que la tuberculosis latente evolucione a enfermedad tuberculosa que en personas sin el VIH. La enfermedad tuberculosa está entre varias infecciones que amenazan la vida, conocidas como afecciones características del SIDA en personas con el VIH.
El tratamiento con medicamentos contra el VIH se conoce como tratamiento antirretroviral (TAR). Los medicamentos contra el VIH protegen los sistemas inmunitarios y previenen que el VIH se convierta en síndrome de inmunodeficiencia adquirida (SIDA). En las personas con infección por el VIH y la TB latente, el tratamiento con medicamentos contra el VIH y la tuberculosis reduce la probabilidad de que la infección por TB latente se convierta en enfermedad tuberculosa.
¿Qué tan es la coinfección por el VIH y la TB?
En los Estados Unidos, donde se usan ampliamente medicamentos contra el VIH, la TB es relativamente rara en personas con el VIH. Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC), a unas 300 a 400 personas se les diagnosticó infección simultánea por el VIH y la TB anualmente en el período 2019-2023, lo que representa apenas menos de cinco por ciento del total de nuevos casos de tuberculosis.
La enfermedad tuberculosa todavía afecta a muchas personas con el VIH en los Estados Unidos, particularmente a las nacidas fuera del país. Alrededor del mundo, la enfermedad tuberculosa en una de las principales causas de defunción de personas con el VIH.
¿Deben las personas con el VIH hacerse la prueba de la TB?
Sí, todas las personas con el VIH deben hacerse la prueba de detección de tuberculosis, de preferencia, en el momento del diagnóstico de la infección por el VIH. Si el resultado de la prueba muestra que la persona tiene TB latente, es necesario hacer pruebas adicionales. Estas pruebas adicionales determinarán si la persona tiene enfermedad tuberculosa.
Algunos tipos de TB son resistentes a ciertas clases de medicamentos para combatirla. Si la persona tiene resultados positivos en las pruebas de detección de la TB, el laboratorio realizará otros análisis para verificar si se trata de un caso de TB farmacorresistente. En algunos casos, las personas con el VIH obtendrán resultados negativos para TB a pesar de estar infectadas por la bacteria causante de esa enfermedad, por lo cual es de particular importancia informarle al proveedor de atención de salud sobre cualquier síntoma relacionado con la TB.
¿Cuáles son los síntomas de la TB?
Las personas con TB latente no presentan síntoma alguno de la enfermedad. Sin embargo, si la TB latente se convierte en enfermedad tuberculosa, por lo general se presentarán señales de la enfermedad. Los síntomas comunes de la enfermedad tuberculosa incluyen:
- Una tos persistente que puede producir sangre o esputo (o flema)
- Dolor en el pecho
- Fatiga
- Inapetencia
- Adelgazamiento
- Fiebre
- Sudoración nocturna
Aunque, por lo general, la TB se centra en los pulmones, puede afectar cualquier parte del cuerpo, incluso los riñones, la columna vertebral o el cerebro. Cuando afecta a otras partes del cuerpo, la persona puede presentar otros síntomas.
¿Cuál es el tratamiento para la TB?
En general, el tratamiento para la TB es el mismo para las personas con o sin el VIH. Los medicamentos contra la TB se usan para prevenir que la TB latente se convierta en enfermedad tuberculosa y para tratar dicha enfermedad. La selección de medicamentos contra la TB y la duración del tratamiento dependen de que la persona tenga TB latente o enfermedad tuberculosa y TB farmacorresistente.
Las personas que tienen infección simultánea por el VIH y la TB deben recibir tratamiento para ambas enfermedades; sin embargo, la fecha de iniciación del tratamiento y la clase de medicamentos que se deben tomar dependen de las circunstancias particulares de cada persona. La administración de ciertos medicamentos contra el VIH y la tuberculosis al mismo tiempo puede aumentar el riesgo de que se presenten interacciones medicamentosas y efectos secundarios. Los proveedores de atención médica hacen seguimiento cuidadoso a las personas que reciben tratamiento para la infección simultánea por el VIH y TB.
Es importante tomar todos los medicamentos contra la TB y contra el VIH exactamente de la manera en que se han recetado. La omisión de dosis o la suspensión del tratamiento antes de lo indicado puede aumentar la probabilidad de tener tuberculosis farmacorresistente. Si usted tiene la infección por el VIH y tuberculosis simultáneamente, hable con su proveedor de atención de salud sobre el plan de tratamiento más apropiado en su caso.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
¿Qué es una infección oportunista?
Puntos importantes
- Las infecciones oportunistas (IO) son infecciones que ocurren con más frecuencia o son más graves en personas con debilidad del sistema inmunitario, como las personas con el VIH, en comparación con quienes tienen un sistema inmunitario sano.
- Dado que los medicamentos contra el VIH impiden que el virus dañe el sistema inmunológico, la mejor protección contra las IO para las personas con VIH es tomar sus medicamentos contra el VIH exactamente como se los recetaron.
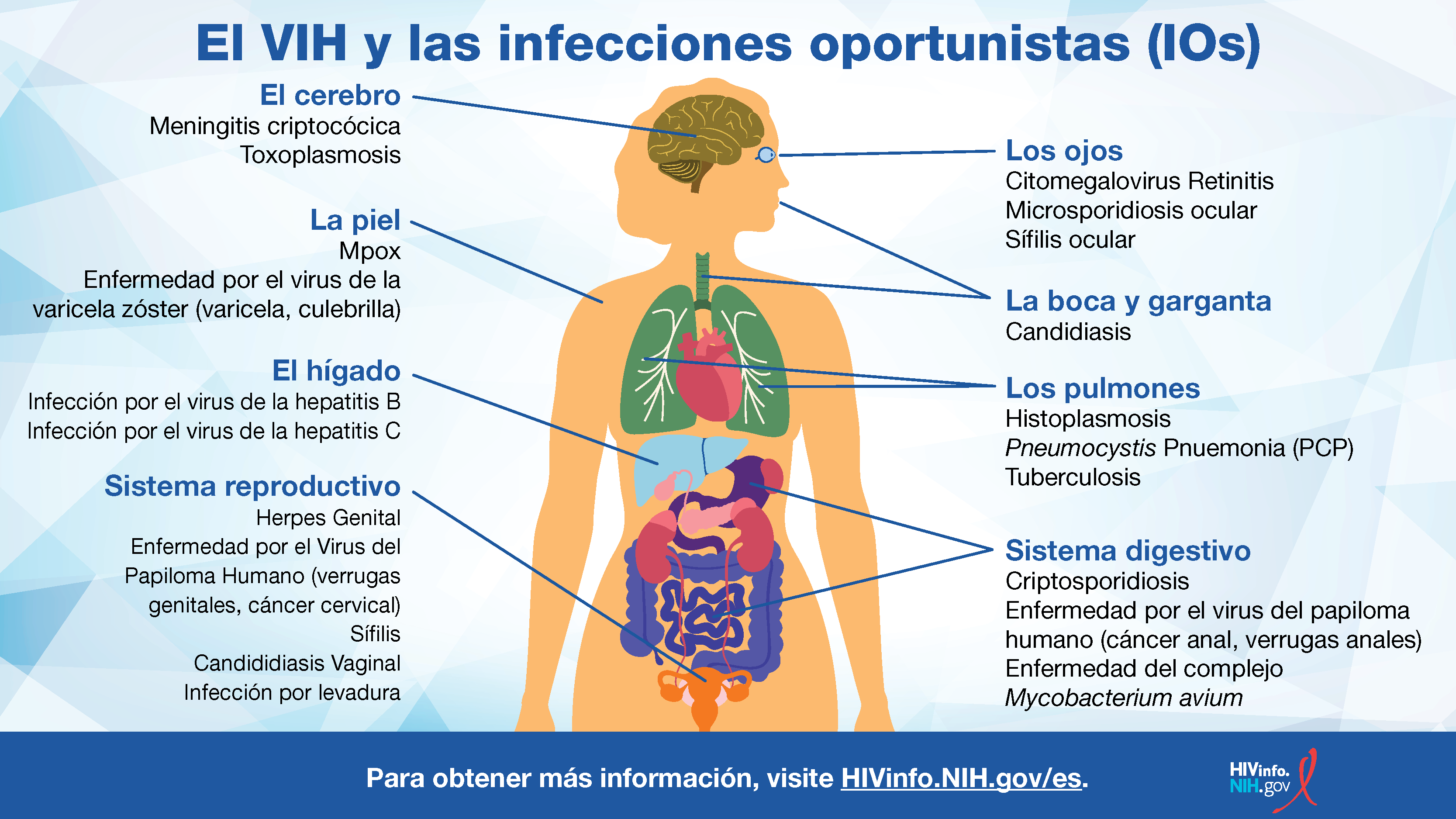
¿Qué es una infección oportunista (OI)?
Las infecciones oportunistas (IO) son infecciones que ocurren con más frecuencia o son más graves en personas con debilidad del sistema inmunitario en comparación con quienes tienen un sistema inmunitario sano. Las personas con sistemas immunes debilitados indcluyen a personas con VIH o cáncer, o aquellas que reciben transplantes de órganos.
Las IO son causadas por una variedad de gérmenes (virus, bacterias, hongos y parásitos), que pueden propagarse de varias maneras como por medio del aire, las secreciones corporales, el agua o los alimentos contaminados.
Entre las infecciones oportunistas que podrían tener las personas con el VIH se incluyen candidiasis, Salmonella, toxoplasmosis y tuberculosis (TB). En algunos casos, las personas pueden tener ya una enfermedad inactiva (como tuberculosis latente) que se activa a medida que su sistema inmunológico se debilita, debido a afecciones no tratadas como el VIH.
Las Guías clínicas para la Prevención y el Tratamiento de las Infecciones Oportunistas en Adultos y Adolescentes con el VIH (disponible en inglés) tiene información detallada sobre las infecciones oportunistas relacionadas con el VIH.
¿Por qué contraen infecciones oportunistas las personas con el VIH?
Una vez que una persona tiene el VIH, el virus comienza a multiplicarse y a causar daño al sistema inmunitario. Un sistema inmunitario debilitado dificulta más la lucha del cuerpo contra las IO relacionadas con el VIH, que se aprovechan de las defensas inmunitarias debilitadas de una persona.
Los medicamentos contra el VIH evitan que el virus dañe el sistema inmunitario. Pero si una persona seropositiva no toma medicamentos contra el virus, la infección que causa puede destruir gradualmente el sistema inmunitario y evolucionar a síndrome de inmunodeficiencia adquirida (SIDA). Muchas IO, como, ciertas formas de neumonía y tuberculosis (TB) y algunos canceres se consideran afecciones características del SIDA, cuales potencialmente mortales en las personas con el VIH.
¿Son comunes las IO en las personas con el VIH?
En los Estados Unidos las infecciones oportunistas son menos comunes que en el pasado. Puesto que, en la actualidad, los medicamentos contra el VIH se usan ampliamente en este país, es menor el número de personas seropositivas que contraen esas infecciones. Al evitar que el virus dañe el sistema inmunitario, los medicamentos para tratarlo reducen el riesgo de IO.
Sin embargo, las IO son todavía un problema para muchas personas VIH-positivas. Algunas personas seropositivas contraen infecciones oportunistas por las razones siguientes:
- Es posible que no sepan que tienen el VIH, y por lo tanto no están recibiendo tratamiento contra el VIH. Una infección oportunista podría ser la primera señal de que tienen el VIH.
- Es posible que sepan que tienen el VIH, pero no están recibiendo tratamiento contra este virus.
- Es posible que estén recibiendo tratamiento contra el VIH, pero los medicamentos no están controlando el virus.
Para las personas con VIH, la mejor protección contra las IO es tomar los medicamentos contra el VIH exactamente como fueron recetados y asistir a citas de seguimiento regularmente para asegurarse de que el régimen de tratamiento contra el VIH esté funcionando eficazmente.
¿Qué pueden hacer las personas con el VIH para evitar una IO?
Además de tomar los medicamentos contra el VIH exactamente como se los recetaron, las personas con VIH pueden tomar las siguientes medidas para reducir el riesgo de contraer una IO.
También pueden tomar las siguientes medidas para reducir su riesgo de contraer una IO.
Evitar el contacto con los gérmenes que pueden causar IO
Los microbios que pueden causar infecciones oportunistas pueden propagarse de varias maneras, incluso a través de fluidos corporales o heces. Para evitar las infecciones de transmisión sexual, deben usar condones cada vez que tengan relaciones sexuales. Si se inyectan drogas, no deben compartir el equipo para la inyección de drogas. Después de cualquier contacto con heces humanas o animales, lávense muy bien las manos con agua tibia y jabonosa. Pregúntele a su proveedor de atención de salud sobre otras formas de evitar los gérmenes causantes de IO.
Tener cuidado con lo que comen y beben
Los alimentos y el agua pueden estar contaminados con gérmenes causantes de IO. Para estar seguros, no coman ni beban los algunos alimentos (huevos crudos o a medio cocer, productos lácteos y jugos de frutas sin pasteurizar o semillas germinadas crudas) y no beba agua directamente de un lago o un río.
Para obtener más consejos sobre como evitar los gérmenes que causan IO, lea la hoja informativa de HIVinfo titulada El VIH, la nutrición y la seguridad alimentaria.
Viajar con seguridad
Antes de viajar, hable con su profesional de la salud sobre sus planes para saber cómo evitar enfermarse. Su profesional de la salud podría recomendarle que se vacune o tome ciertos medicamentos para prevenir las infecciones oportunistas comunes en el país que va a visitar. Por ejemplo, si una persona con VIH viaja a una zona con altas tasas de malaria (como Brasil o India), se le podría recomendar que tome mefloquina u otro medicamento antipalúdico antes de viajar.
Lean esta hoja informativa de los Centros para la Prevención y el Control de Enfermedades (Centers for Disease Control and Prevention, CDC) sobre Viviendo con el VIH (disponible en inglés).
Hacerse vacunar
Hable con su proveedor de atención de salud sobre las vacunas que debe recibir. Para mayores detalles, lean la hoja informativa de HIVinfo sobre el VIH y las inmunizaciones.
¿Se pueden tratar las IO?
Hay muchos medicamentos para tratar las IO, incluso productos antivirales, antibióticos y antimicóticos (contra los hongos). El tipo de medicamento empleado depende del tipo de germen causado por la IO.
Algunos medicamentos para el VIH y afecciones como la diabetes o la enfermedad renal pueden afectar la eficacia de los medicamentos para las infecciones oportunistas. Asimismo, algunos medicamentos para las infecciones oportunistas pueden afectar la eficacia de los medicamentos para el VIH. Al recetar medicamentos para las infecciones oportunistas, los profesionales de la salud consideran estos y otros factores para evitar interacciones medicamentosas no deseadas. Generalmente, los medicamentos para las infecciones oportunistas son más eficaces en personas que cumplen con su régimen de tratamiento contra el VIH (y, por lo tanto, tienen el VIH bajo control) que en quienes no reciben tratamiento o tienen el VIH avanzado.
Una vez que se trata con éxito una IO, es posible que la persona deba continuar usando el mismo medicamento u otro para evitar que la IO regrese.
La base de datos de medicamentos de Clinicalinfo incluye información sobre muchos de los medicamentos empleados para prevenir y tratar las IO.
La hoja informativa precedente se basa en la correspondiente en inglés.
Véase también una colección de enlaces y recursos sobre el VIH en HIV Source.
